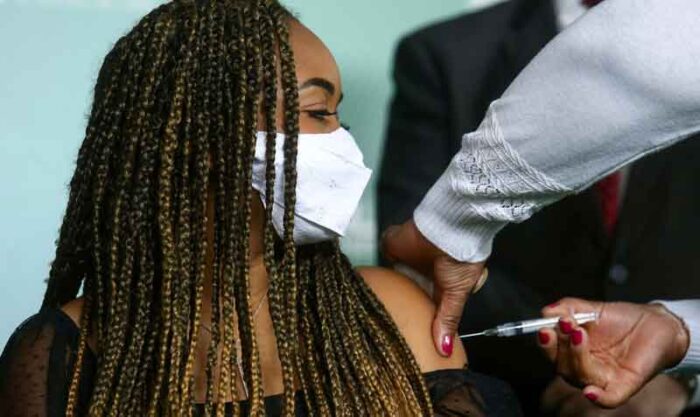
Desde hoy, los adolescentes de entre 12 y 15 años podrán acceder a la vacuna anticovid-19. La dosis se aplicará en cada institución educativa, por medio de brigadas móviles que saldrán de los centros de salud. En Quito habrá 105.
El proceso se cumplirá hasta el 30 de octubre, es decir, en 47 días se tiene previsto inmunizar a este grupo etario.
Para ello, los ministerios de Educación y Salud coordinarán las fechas, lugares y la logística para la administración de la fórmula contra este mal.
El primero, por ejemplo, se encargará de remitir los listados de los alumnos de los planteles públicos y privados y que están en las modalidades: presencial o virtual.
En total hay 1 266 298 millones de chicos inscritos en este rango de edad en el sistema educativo (Costa y Sierra).
El 80% de los alumnos asiste a establecimientos públicos, mientras que el restante 20% se distribuye en privados, fiscomisionales y municipales.
¿Qué pasa con aquellos que no tienen actividades presenciales? Cada unidad educativa garantizará la asistencia de los estudiantes de entre 12 y 15 años al plantel para que la brigada móvil acuda el día asignado con las vacunas.
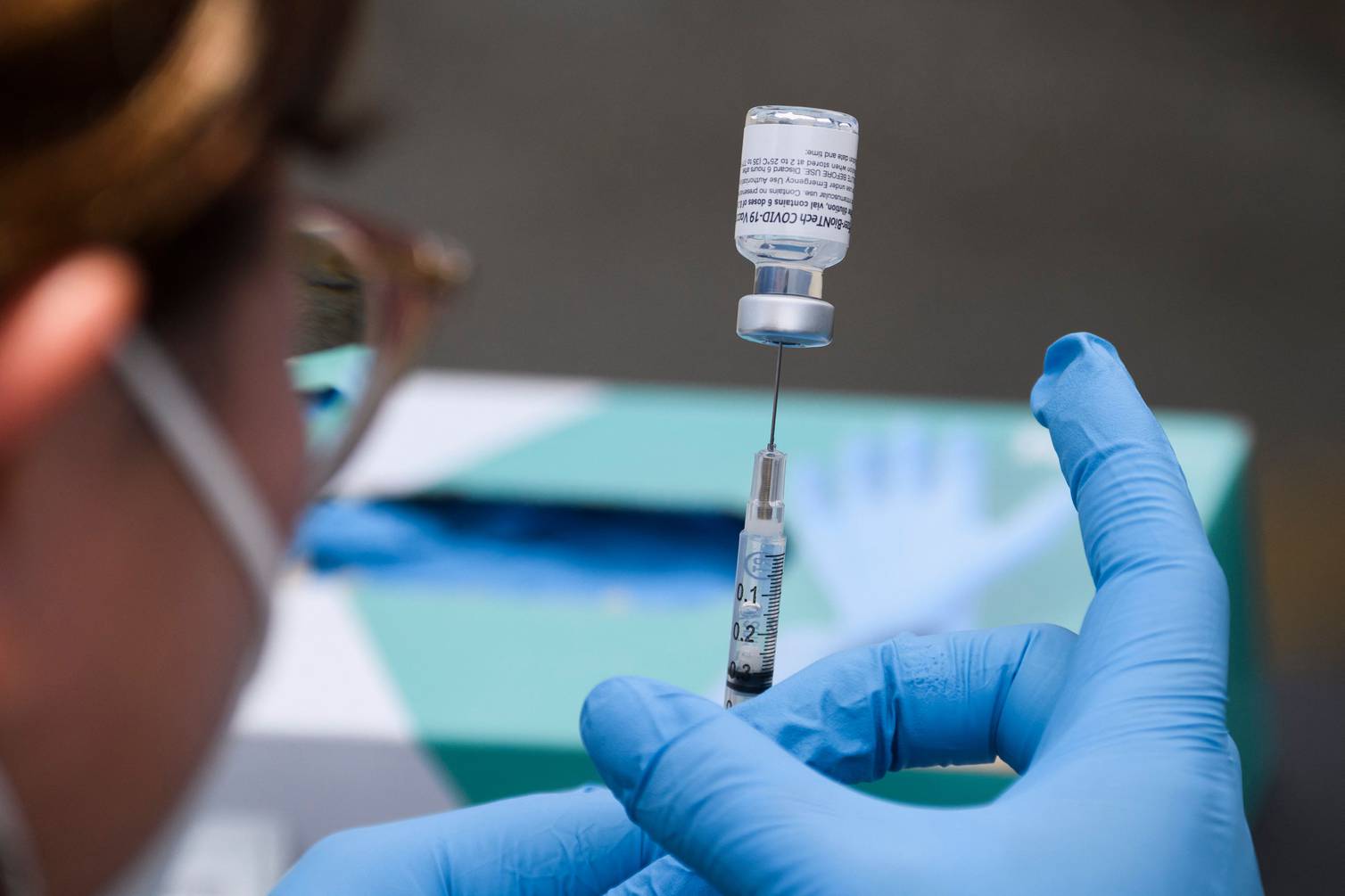
Los adolescentes recibirán solo una fórmula de la proveedora estadounidense Pfizer y su socio alemán BioNtech.
La ministra de Salud, Ximena Garzón, anunció esta medida, tras conocer sobre el aparecimiento de casos de miocarditis o problemas del corazón. Pero si los padres y madres desean ambas dosis, deberán firmar un consentimiento.
Para la Sociedad Ecuatoriana de Pediatría, la aplicación de las dos dosis es esencial para garantizar su seguridad.
En el Plan de Vacunación 9/100 se contempla otro cambio. Se trata del paso de los puntos de inoculación a los centros de salud. En el país hay 1 900 vacunatorios en los establecimientos sanitarios.
Estos abrirán sus puertas para la aplicación de las dosis a la ciudadanía que aún no ha recibido ninguna. En Quito habrá 89 puntos: 87 centros de salud y dos sitios masivos.
La semana pasada ya atendieron 10, entre ellos, Puengasí, El Panecillo, San Juan Quito, Jardín del Valle, La Vicentina, La Libertad B, Toctiuco y La Tola. Y en el norte, Cotocollao y Guayllabamba.
Hoy se espera la apertura de los puntos de Calderón, Carapungo, San José de Morán, Puéllaro, Nanegalito, Pacto, Pomasqui, Las Casas, etc. Y se mantienen en el Bicentenario e Instituto Superior Consejo Provincial de Pichincha.
La zona 8, que junto a Guayaquil incluye los cantones Samborondón y Durán, habilitó 69 sitios. En estos espacios completaron el esquema de inmunización previsto 618 000 personas, es decir, el 73% de la población.
Personal de la entidad se encargó de trasladar el mobiliario a los centros de salud, que desde hoy aplicarán las dosis.
Solo se mantendrá siete puntos de atención masiva, entre ellos los municipales de Mucho Lote, la estación 25 de Julio de la Metrovía y el vacunatorio exprés del Estadio Modelo, a más de la Universidad de Guayaquil y el aeropuerto.
En Samborondón seguirá funcionando el coliseo de la cabecera cantonal. Y en Durán, el centro de convenciones.
“A los rezagados se aplicará CanSino o AstraZeneca, y se va a vacunar con Pfizer a los menores de entre 12 y 17 años.
También se dejará Pfizer para embarazadas y mayores de 65 años de edad con comorbilidades que no se hayan vacunado”, explica Alexa Zambrano, coordinadora zonal de Salud.
La meta hasta diciembre es cubrir 85% de la población total, sumando a adolescentes. En la zona 8 se espera inmunizar a 166 292 chicos de 12 a 15 años y a 121 943 de 16 a 18 años.
La zona cuenta con 115 centros de salud y todos tendrán dosis. La coordinadora explica que han hecho un mapeo de la población por distritos y según la cobertura de cada centro.
En cambio, la zona 5 cerrará todos sus centros masivos. El plan en los cantones rurales de Guayas más las provincias de Santa Elena, Los Ríos, Bolívar y Galápagos se trasladará por completo a centros de salud. Este territorio cuenta con 195 dispensarios públicos.
El fin es cubrir a 22 845 adolescentes de entre 12 y 15 años. Resta inmunizar a 151 653.
Fuente: Diario El Comercio





/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/M3B62ZJEHNBBBNIM2G2FE72ZTU.jpg)
/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/TUSVETRA7FGI5LK2CFFTPGLMXI.jpg)

/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/XTWWBJV2YFH4NPCZU6VX6DVOH4.jpg)
/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/FD4JILJNBZDENFPLFZRBWQ5HHU.jpg)
/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/6SYFGOKJFJGTNFLFLNUXXPNJQY.jpg)
/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/RH5G2Y7XXVECBLI4XUVNZIV2IE.png)
/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/POCWHZOJGBEWJAWOLRUOKMUZM4.jpg)
/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/UDQWON5LGZAANNNJOOLQBX3ZUY.jpg)
/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/2K7Z7UE6CND7RDE275BLR7TLIE.jpg)

/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/WXZWINYNN5EYDLUHVM5M4ECDSI.jpg)
/cloudfront-us-east-1.images.arcpublishing.com/eluniverso/QEFQVSB7NBHYVK5GP34WWBEFTI.jpg)

